Il dolore lombare è uno dei motivi più comuni per cercare assistenza medica (1). Tra i pazienti che presentano dolore lombare, è possibile che il 5% presenti con spondilite anchilosante (2). Chiamata anche “spondilite assiale” o “pelvispondilite reumatica”, questa patologia può essere definita come: “Reumatismi infiammatori cronici che interessano le articolazioni sacroiliache e la colonna vertebrale.
Questa condizione si osserva soprattutto nei giovani uomini ed è frequentemente accompagnata dalla presenza dell'antigene HLA B 27” (3). Inoltre, questa affezione si colloca tra le affezioni reumatiche più incontrate dai fisioterapisti liberali. Infatti, la sua prevalenza è del 73%, appena dietro la poliartrosi e l'artrite reumatoide (4). In termini di prevalenza, alcuni studi propongono una prevalenza dallo 0,1 all'1% (2) mentre altri la confrontano con quella dell'artrite reumatoide. Colpisce quindi tra lo 0,9 e l'1,4% della popolazione che vive negli Stati Uniti (1).
A livello fisiopatologico, è importante notare che questa malattia è inclusa nelle malattie reumatiche croniche (con artrite, artrite psoriasica, morbo di Crohn, ecc.).
Da un punto di vista medico si ha infiammazione delle entesi (link di inserimento sull'osso di un tendine) con conseguente infiammazione (entesite) ed erosione della placca ossea sottostante. Per contrastare il processo infiammatorio c'è poi una cicatrizzazione che porta alla fibrosi con processi enterosofitici. Questo produce quindi la classica sindesmofitosi vertebrale. Questi processi infiammatori interessano principalmente le ossa della colonna vertebrale, ma anche lo scheletro appendicolare e altre aree come le capsule e tutte le aree di inserzione su un osso. Possono quindi verificarsi sinovite e altre manifestazioni (5).
È interessante notare che questa malattia può manifestarsi in diversi modi: sindrome pelvico-spinale (che corrisponde alla forma più nota), sindrome entesica periferica, sindrome articolare periferica, ma anche da manifestazioni extra-reumatologiche come quelle cutanee (psoriasi , uveite, ecc.), danni cardiaci (insufficienza aortica), danni renali, polmonari, digestivi, neurologici o muscolari. A volte, può interessare aree di inserzione muscolare come il tendine di Achille o la fascia plantare provocando la comparsa di un'esostosi (sperone calcaneare) (6). Pertanto, il suo spettro d'azione sembra imponente (5).
La più nota, sindrome pelvico-spinale, è caratterizzata da lombalgia di tipo infiammatorio in cui sono interessate le superfici articolari di molte superfici articolari della colonna vertebrale. C'è poi una progressiva perdita di mobilità con la comparsa di deformità. A livello dell'asse spinale interessa principalmente le articolazioni interapofisarie posteriori, i dischi intervertebrali, i sacroiliaci, i legamenti comuni. Negli stadi più avanzati, il disco intervertebrale può essere sostituito da formazione ossea, chiamata anchilosi (2,5,7). A lungo termine, ciò si traduce in una perdita della qualità della vita così come in disabilità (6). Alcuni studi riportano addirittura un aumento del 50% del rischio di mortalità (8)
Tra i fattori di rischio c'è il sesso. Tuttavia, la letteratura al momento non sembra essere d'accordo al 100%. Alcuni articoli annunciano una predominanza maschile (5) mentre alcuni anticipo di equità (9,10). Anche l'età sembra essere un fattore di rischio poiché i giovani adulti, tra i 26 ei 27 anni, sembrano essere la fascia d'età preferita per l'insorgenza della malattia (5). Sembrerebbe inoltre che la presenza dell'antigene HLA-B27 promuova la comparsa della malattia poiché il 90% della popolazione affetta presenta questo antigene (rispetto al 7-8% della popolazione generale).
Diagnostico
Quando un paziente viene al consulto, di solito ha la diagnosi di spondilite anchilosante ed è stato derivato da un medico. Torneremo su questo aspetto un po' più tardi.
Tuttavia, alcuni pazienti potrebbero essere indirizzati a noi per il mal di schiena. In questo caso, è essenziale che il terapeuta veda i segnali di pericolo che ci consentono di deviare il paziente da un medico in dubbio di spondilite anchilosante.
Quando questo paziente si presenta, è essenziale essere in grado di differenziare il dolore di origine meccanica dal dolore infiammatorio. Questo dolore è solitamente caratterizzato da:
- miglioramento con l'esercizio,
- Una mancanza di miglioramento o addirittura peggioramento con il riposo,
- dolore notturno,
- Un'età di esordio inferiore ai 40 anni e un esordio insidioso.
Si ritiene che la presenza di 4 di questi criteri sia significativa di dolore infiammatorio (con una sensibilità del 77% e una specificità dell'80%) (2). Inoltre, il paziente può presentare condizioni associate che possono allertare il terapeuta: psoriasi, artrite, uveite, dattilite, morbo di Crohn (anche se questi sono solo segni insignificanti).
Un recente consenso medico consiglia il rinvio del paziente a un reumatologo quando il paziente presenta 4 dei seguenti segni:
- Dolore lombare iniziato prima dei 35 anni,
- Il paziente cammina durante la seconda parte della notte a causa del dolore,
- dolore alla natica,
- Miglioramento del dolore con il movimento,
- Miglioramento del dolore entro 48 ore dall'assunzione di un antinfiammatorio,
- Un parente di primo grado con spondilite anchilosante,
- Artrite presente o passata, entesite, psoriasi (9).
La lettura dei raggi X può anche fornire molte informazioni al terapeuta anche se molto spesso al paziente viene diagnosticata quando le radiografie mostrano segni di spondilite anchilosante. Tra i segni osservabili, noteremo: allargamento dello spazio articolare, sfocatura dei bordi, contorni irregolari con osteosclerosi (7). Nei primi casi, erosione die la parte anteriore è visibile (spondilite erosiva anteriore di Romanus). In casi avanzati, fusione articolare durante l'anchilosi o la colonna simile al bambù (con syndesmopytes) sarà osservabile (5).
Una volta derivati, il medico analizzerà gli esami del sangue (antigene HLA-B27, velocità di sedimentazione, CRP), imaging (radiologia, TC, risonanza magnetica) e clinica del paziente. Può utilizzare la scala Amor, i criteri di New York o i criteri ESSG per convalidare la sua diagnosi (5).
Dopo aver visto come individuare una possibile spondilite anchilosante, diamo ora un'occhiata a un nuovo paziente derivato dal medico.
Al suo arrivo, sarà importante redigere un rapporto per poterne valutare l'andamento o la regressione. Per fare ciò, abbiamo a disposizione vari strumenti:
Misure di mobilità (7,11)
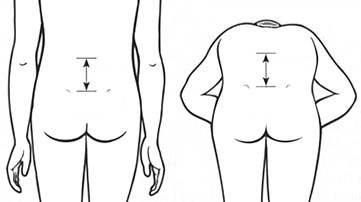
Mobilità dorsale e lombare (con Il test di Schober, Schober Mac Rae o Schober a gradini), mobilità articolare dorso-lombo-pelvi-femorale, cervicale, costovertebrale e periferica (vedi sotto). Sarà inoltre importante valutare eventuali deformità: curvatura dorsale, lombare, postura cervicale (distanza parete-collo), postura eretta
La misura del dolore (7,11)
Utilizzando un VAS, è interessante conoscere l'evoluzione del dolore con l'assunzione di FANS (e quindi conoscerla nell'arco di 48 ore). Possiamo anche accoppiare il numero di risvegli notturni
Misura della rigidità (11)
Si tratterà di valutare la rigidità che avverte il paziente al risveglio ma anche di valutare la rigidità della gabbia toracica che può portare ad una sindrome respiratoria restrittiva.
La sensazione generale del paziente (11)
Lo valuteremo con l'ASQoL.
Fatica (11)
Può essere valutato utilizzando una scala analogica visiva.
Le scale
Questi ultimi sembrano molto importanti alla luce delle informazioni che essi portaci. Se ce ne sono di diversi, ognuno porta informazioni al terapeuta (11):
o BASFI (6–8,12): Conosciuto come “Bath Ankylosing Spondylitis Funcional index, è un punteggio funzionale che consente di esprimere il grado di impotenza funzionale dei pazienti con spondiloartropatia. Il punteggio varia da 0 a 10 dove il valore più alto riflette la maggiore impotenza.
- Indice funzionale di Dougados (6,7): Somigliante al BASFI, è composto da 20 criteri contro i 10 del BASFI. A nostra conoscenza, non è disponibile in francese.
- BASDAI (2,5,6,8,12): Questa è una scala per valutare l'attività della malattia. Questa scala è composta da 5 aspetti: affaticamento, dolore vertebrale, dolore periferico, aree di dolorabilità e rigidità. Si somma il punteggio di ogni domanda e si divide il totale per 5 per ottenere un punteggio su 10, che sarà immediatamente proporzionale all'attività della malattia.
- ASDA (6): Simile al BASDAI, questo punteggio mette in relazione l'attività della malattia tenendo conto della PCR. Per alcuni autori sarebbe più affidabile del BASDAI (13).
- BASMI (8,14): Questo è un test per valutare la mobilità della colonna vertebrale. È composto da 5 elementi tra cui: rotazione cervicale, distanza della parete del trago, flessione laterale della colonna vertebrale, flessione lombare e la distanza interalleolare. Il punteggio di ogni elemento viene sommato per arrivare a un punteggio su 10.
- Il questionario di valutazione della salute modificato (2)
- mSASSS (5): Questo è un punteggio utilizzato per valutare l'andamento radiologico della patologia. La sua valutazione si basa sullo stato degli angoli anteriori del profilo cervicale e lombare. Il punteggio va da 0 a 72.
- ASQoL (6,12): Punteggio convalidato in francese nel 2010 (15), è composto da 18 voci a doppia scelta (sì/no). Tutti i punti ottenuti vengono sommati e divisi per il totale massimo possibile.
- La scala WPAI:Spa (12): Si tratta di un questionario autosomministrato in cui la valutazione si basa sull'assenteismo del paziente, sulla sua presenza e sulle sue difficoltà nello svolgimento del proprio lavoro o delle sue attività esterne. Più alto è il punteggio, più difficile è il paziente.
Interesse delle estremità
Infine, sarà più che importante valutare le zone periferiche. Tra le aree da monitorare, l'anca e la spalla sembrano avere la priorità per la loro vicinanza alla zona dorsale. Infatti, dal 7 al 78% dei pazienti vede la propria spalla coinvolta nel processo doloroso (2). Possiamo trovare pseudo capsulite per la spalla e perdita di mobilità all'anca (e in particolare nella rotazione interna).
Traitement
Dopo aver sviluppato la diagnosi del paziente, è giunto il momento di effettuare un trattamento adeguato di quest'ultimo.
In genere si riconosce che il trattamento deve essere una gestione “globale” del paziente sia dal punto di vista fisioterapico che medico.
A livello medico si trovano generalmente i seguenti farmaci (5):
- Antinfiammatori: questo è un trattamento di prima linea di punta per la spondilite anchilosante come controllo dei sintomi è così importante.
- Corticosteroidi: vengono applicati sotto forma di iniezioni intra-articolari perché il loro effetto per via orale è solo leggermente sufficiente in questa patologia.
- Trattamento di base o immunomodulatori: la sulfazanina sarebbe efficace solo sui disturbi periferici
- Anti TNF-alfa: recentemente, questa nuova classe di farmaci ha migliorato la gestione sintomatica del paziente attraverso un farmaco: l'infliximab. Tuttavia, sono destinati solo a pochi pazienti a causa dei loro effetti collaterali (5).
Dopo aver discusso del trattamento medico, diamo un'occhiata al trattamento fisioterapico. Recentemente, un consenso medico ha adottato come linee principali di trattamento fisioterapico i seguenti punti (9):
- Esercizi di stretching, potenziamento e posturale
- Respirazione profonda
- Estensione spinale
- Gamma di movimento delle aree cervicale, toracica e cervicale della colonna vertebrale
- Esercizi aerobici.
Ciò è correlato agli obiettivi di trattamento proposti da un consenso di esperti del 2011 (11):
- Diminuire il dolore e il disagio
- Mantenere o migliorare la forza e la resistenza muscolare
- Mantenere o migliorare la flessibilità, la mobilità e l'equilibrio
- Mantenere o migliorare la forma fisica e la partecipazione sociale
- Prevenire le deformità delle curve spinali o delle articolazioni spinali.
È importante notare che la fisioterapia e la riabilitazione dovrebbero essere attuate non appena il paziente viene diagnosticato, senza attendere (11). Per comprendere meglio i mezzi a disposizione del fisioterapista, proporremo innanzitutto le raccomandazioni più trovate e approvate in letteratura prima di indirizzarci verso interventi innovativi che hanno catturato la nostra attenzione.
Raccomandazioni più frequenti
- Stretching e flessibilità: Terapia manuale (mobilizzazioni semplici), esercizi di la mobilità (schiena rotonda, schiena incavata, ecc.) può essere utilizzata così come le posizioni possono essere utilizzate in determinate occasioni (7,11,14). L'apprendimento delle auto-mobilitazioni è altrettanto importante (2). Possiamo noi concentrarsi sullo stretching a livello cervicale, toracico, tricipite, spalla, paraspinale e dell'anca (16).
- Esercizi respiratori: possono essere offerti sotto forma di ginnastica respiratoria (11). Ci concentreremo principalmente sull'apprendimento della respirazione addominale-diaframmatica (16).
- Esercizi attivi: gli esercizi di potenziamento muscolare avranno lo scopo di rafforzare i muscoli evitando l'adozione di posture scorrette come gli estensori del ginocchio, i muscoli nucali, gli estensori dorsali e lombari, gli estensori dell'anca (11).
- Esercizi aerobici: l'uso della corsa ad alta intensità di tipo 4 minuti al 90% della FCmax seguita da 3 minuti al 70% della FCmax ripetuti 4 volte, due volte a settimana potrebbe migliorare l'affaticamento, lo stress emotivo dei pazienti (6) . Inoltre, possono essere proposti esercizi sui passi (16).
- Educazione Terapeutica: le discussioni sulla definizione dei sintomi, la farmacologia, l'impatto dello sport, il controllo dell'IMC e la dieta associata a nozioni di anatomia e fisiologia sembrano essere un punto cruciale di compliance del paziente alla sua riabilitazione (6).
- Idroterapia: il nuoto sembra migliorare l'espansione del torace (11) così come gli esercizi di tipo aerobica in acqua (miglioramento del dolore e dell'attività) (17).
- Fisioterapia: sebbene pochi studi ne dimostrino l'efficacia in questa patologia, sembrerebbe utile in patologie simili e potrebbe migliorare alcune dimensioni della malattia. Tuttavia, sembra più interessante considerarlo come un trattamento aggiuntivo (11).
- Ortesi: se sono citate negli articoli più vecchi (7), abbiamo nhanno trovato raccomandazioni recenti per loro.
Dopo aver visto questi trattamenti classici e riconosciuti, studi recenti hanno potuto mettere in evidenza l'efficacia di alcuni trattamenti. Se non sono sempre oggetto di una revisione sistematica, può essere interessante testarli clinicamente.
- Qiqong: Il Qiqong, una pratica cinese popolare, è facile da imparare. Un programma composto da 8 movimenti dura generalmente 15-20 minuti (18).
- RPG: Global Postural Rehabilitation® agisce sull'allungamento delle catene muscolari accorciate (in caso di spondilite anchilosante, la catena posteriore, l'antero interno del bacino e la spalla (8,19).
- Pilates: la pratica del pilates consentirebbe a miglioramento del dolore, della mobilità spinale e funzionalità del paziente migliorando i muscoli
addominali e schiena (20,21). Una revisione sistematica del 2017 sostiene anche l'applicazione del Pilates in questa tipologia di pazienti (22).
- Metodo McKenzie: cercare di responsabilizzare il paziente nel trattamento. McKenzie suggerisce esercizi basati sull'estensione spinale con contrazione degli erettori spinali (23).
Infine, sembra interessante notare che in termini di modalità, alcuni articoli ritengono che l'efficacia del trattamento sarà uguale in regime di ricovero in clinica o in regime ambulatoriale (11), altri ritengono che l'efficacia sia migliore in regime ambulatoriale ( 6) mentre una recente revisione ritiene che l'approccio più efficace sia l'approccio clinico associato a un programma di TPE (6). In tutti i casi, gli esercizi sotto la supervisione di un fisioterapista (in gruppo o da solo con il paziente) sembrano più efficaci del paziente da solo (10).
Riferimenti
- Taurog JD, Chhabra A, Colbert RA. Spondilite anchilosante e spondiloartrite assiale. Longo DL, editore. N inglese J Med. 2016 giugno 30;374(26):2563–74.
- Jordan CL, Rho DI. Diagnosi differenziale e gestione della spondilite anchilosante mascherata da capsulite adesiva: il problema del caso di un residente. J Orthop Sport Phys Ther. 2012 ottobre;42(10):842–52.
- Quevauvilliers J, Somogyi A, Fingerhut A. Dizionario medico con atlante anatomico. Elsevier Masson; 2009.
- Panchout E, Doury-Panchout F, Launay F, Coulliandre A. Prevalenza delle patologie riscontrate nella fisioterapia liberale: uno strumento per ripensare l'educazione alla fisioterapia? Fisioterapia Rev. 2017 dicembre 1;17(192):3–10.
- Claudepierre P, Wendling D. Spondilite anchilosante. EMC – Apparato locomotore. 2009 gennaio;4(2):1–18.
- Perrotta FM, Musto A, Lubrano E. New Insights in Physical Therapy and Rehabilitation in Axial Spondiloarthritis: A Review. Reumatolo Ther. 2019 dicembre;6(4):479–86.
- Revel M, Poiraudeau S, Lefevre-Colau MM, Rabourdin JP, Ghanem N, Mayoux-Benhamou MA, et al. Riabilitazione nella pelvispondilite reumatica. EMC – Fisioterapia – Fisioterapia – Riabilitazione. 2006 gennaio;1(1):1–12.
- Fernandez-de-las-Penas C, Alonso-Blanco C, Morales-Cabezas M, Miangolarra-Page JC. Due interventi di esercizio per la gestione dei pazienti con spondilite anchilosante: uno studio controllato randomizzato. Riabilitazione Am J Phys Med. 2005 giugno;84(6):407–19.
- Istituto nazionale per l'eccellenza sanitaria e assistenziale. Spondiloartrite negli over 16: diagnosi e gestione. NIZZA. 2017;
- Dagfinrud H, Hagen KB, Kvien TK. Interventi di fisioterapia per la spondilite anchilosante. Gruppo muscoloscheletrico Cochrane, editore. Sistema di database Cochrane Rev [Internet]. 2008 gennaio 23 [citato 2020 gennaio 28]; Disponibile da: http://doi.wiley.com/10.1002/14651858.CD002822.pub3
- Ozgocmen S, Akgul O, Altay Z, Altindag O, Baysal O, Calis M, et al. Parere di esperti e raccomandazioni chiave per la terapia fisica e la riabilitazione dei pazienti con spondilite anchilosante: Raccomandazioni per la fisioterapia nella SA. Int J Rheum Dis. 2012 giu;15(3):229–38.
- Paul L, Coulter EH, Cameron S, McDonald MT, Brandon M, Cook D, et al. Fisioterapia basata sul web per persone con spondiloartrite assiale (WEBPASS) – un protocollo di studio. Disturbo muscoloscheletrico BMC. 2016 dic;17(1):360.
- Brehier D. BASDAI o ASDAS: secondo CRP, quale punteggio scegliere per valutare la risposta all'alfa anti-TNF nella spondiloartrite assiale? 2012.
-
- Millner JR, Barron JS, Beinke KM, Butterworth RH, Chasle BE, Dutton LJ, et al. Esercizio per la spondilite anchilosante: una dichiarazione di consenso basata sull'evidenza. Semino artrite reumatoide. 2016 febbraio;45(4):411–27.
- Pham T, van der Heijde DM, Pouchot J, Guillemin F. Sviluppo e validazione del questionario ASQoL francese. Clin Exp Reumatolo. 2010 giu;28(3):379–85.
- Ince G, Sarpel T, Durgun B, Erdogan S. Effetti di un programma di esercizi multimodali per persone con spondilite anchilosante. Phys Ther. 2006 luglio 1;86(7):924–35.
- Zhao Q, Dong C, Liu Z, Li M, Wang J, Yin Y, et al. L'efficacia dell'intervento di terapia fisica acquatica sull'attività della malattia e sulla funzione dei pazienti con spondilite anchilosante: una meta-analisi. Psychol Health Med. 2019 settembre 2;1–12.
- Xie Y, Guo F, Lu Y, Guo Y, Wei G, Lu L, et al. Un esercizio di Baduanjin Qigong di 12 settimane migliora i sintomi della spondilite anchilosante: uno studio randomizzato controllato. Complemento Ther Clin Pract. 2019 agosto;36:113–9.
- Jung S, Petitdant B. Riabilitazione posturale globale ® (RPG ® ) nel trattamento della spondiloartrite. Fisioterapia Rev. 2017 aprile;17(184):92–3.
- Roşu MO, Ţopa I, Chirieac R, Ancuta C. Effetti dell'allenamento Pilates, McKenzie e Heckscher sull'attività della malattia, la motilità spinale e la funzione polmonare in pazienti con spondilite anchilosante: uno studio randomizzato controllato. Reumatolo Int. 2014 marzo;34(3):367–72.
- Altan L, Korkmaz N, Dizdar M, Yurtkuran M. Effetto dell'allenamento Pilates su persone con spondilite anchilosante. Reumatolo Int. 2012 luglio;32(7):2093–9.
- Byrnes K, Wu PJ, Whillier S. Il Pilates è uno strumento di riabilitazione efficace? Una revisione sistematica. J Bodyw mov Ther. 2018 gennaio;22(1):192–202.
- Rosu OM, formazione Ancuta C. McKenzie in pazienti con fasi iniziali di spondilite anchilosante: risultati di uno studio controllato di 24 settimane. Eur J Phys Rehabil Med. 2015 giu;51(3):261–8.
- Pécourneau V. Efficacia dei programmi di esercizio nella spondilite anchilosante: una meta-analisi di studi randomizzati controllati. Ann Phys Riabilitazione Med. 2017;
- Regnaux JP, Davergne T, Palazzo C, Roren A, Rannou F, Boutron I, et al. Programmi di esercizi per la spondilite anchilosante. Gruppo muscoloscheletrico Cochrane, editore. Sistema di database Cochrane Rev [Internet]. 2019 ottobre 2 [citato 2020 gennaio 25]; Disponibile da: http://doi.wiley.com/10.1002/14651858.CD011321.pub2